Лейоміома — одна з найпоширеніших доброякісних пухлин органів репродуктивної системи жінки. Це новоутворення часто спричиняє аномальні маткові кровотечі, виражений тазовий біль, а інколи й передчасне переривання вагітності.
Які стратегії для вчасного виявлення та лікування застосовують сьогодні, особливо з огляду на збереження репродуктивного

здоров’я жінок, розповідає лікар акушер-гінеколог вищої категорії, доктор медичних наук, головний науковий співробітник відділення реабілітації репродуктивної функції жінок ДУ «Інститут педіатрії, акушерства і гінекології імені академіка О.М. Лук’янової» Ольга ДУБЕНКО.
Діагностика міоми матки
Міома матки (лейоміома, фіброміома, фіброма) — доброякісна пухлина, що походить із гладком’язових клітин тіла матки — одна з найпоширеніших доброякісних пухлин жіночої статевої сфери, яка виникає у 2-40% (за іншими даними, у 25-52%) жінок репродуктивного віку.
Класифікація
Раніше лейоміоми класифікували відповідно до їхньої локалізації:
- субсерозна (верхній шар),
- інтрамуральна (м’язовий шар матки),
- субмукозна (підслизова — внутрішній шар матки).
Такий поділ використовували до того, як 2011 року в усьому світі прийняли класифікацію Міжнародної федерації акушерів та гінекологів (FIGO).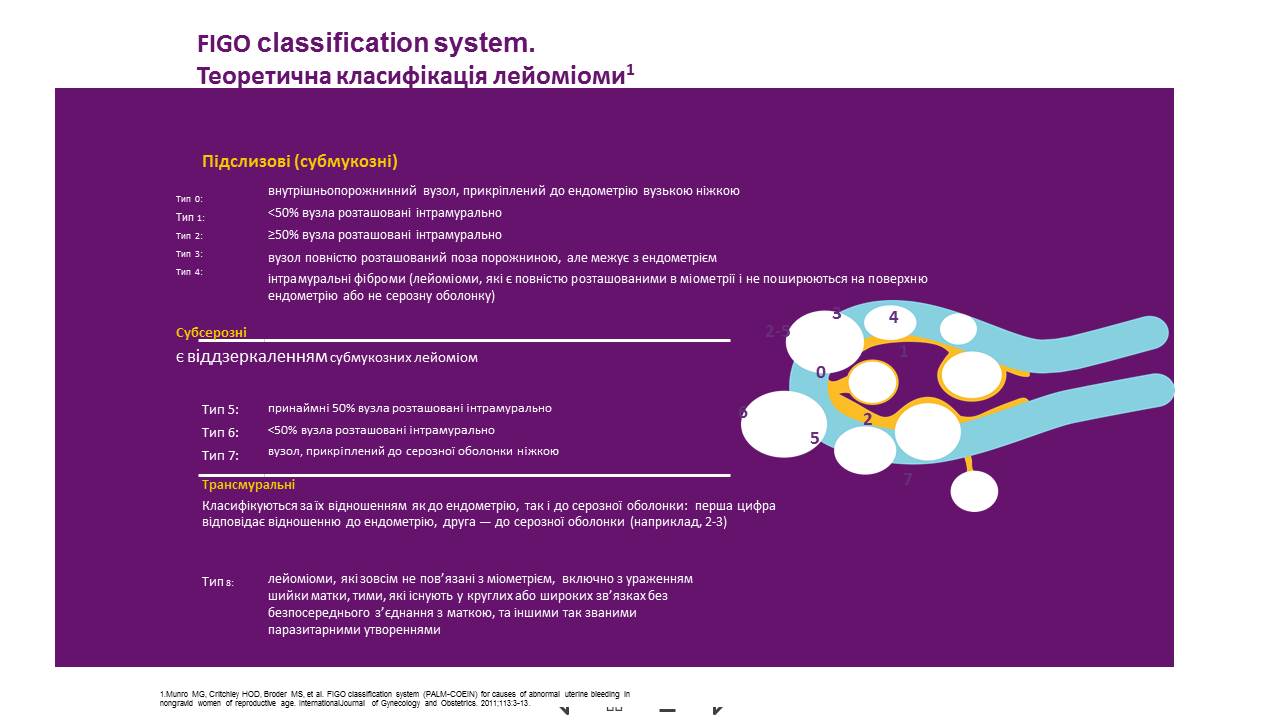 Тож сьогодні за міжнародною класифікацією виділяють 8 типів міом:
Тож сьогодні за міжнародною класифікацією виділяють 8 типів міом:
- 1-2-й — виходять у порожнину матки;
- 3-7-й — це інтрамуральні-субсерозні (залежно від розміру пухлина може розташовуватися одразу в кількох шарах тканини матки);
- 8-й — міома на ніжці.
Отже, у результатах ультразвукового дослідження лікар вказує, міому якого типу за FIGO він виявив. Цієї інформації зазвичай достатньо, аби ухвалити рішення про тактику лікування.
Симптоми міоми матки
Часто жінки навіть не здогадуються про наявність фіброми, аж поки її випадково не виявить гінеколог під час огляду. Трапляється навіть, що вузли в матці визначають під час проведення автопсії. Багато залежить від того, як часто жінка відвідує лікаря. Крім того, у таких випадках, як правило, йдеться про безсимптомний перебіг захворювання.
Симптоматика залежить від розміру і місця локалізації вузлів.
- Дисменорея — порушення менструального циклу, що проявляється болем внизу живота або в попереку під час місячних; поява рясних кров’яних згустків під час менструації.
- Часті сечовипускання або порушення функції кишківника (закрепи/газоутворення). Так зазвичай проявляється субсерозна міома значних розмірів через стиснення сусідніх органів та порушення їхньої функції.
- Рясні маткові кровотечі (при субмукозних вузлах).
- Безпліддя (якщо міома розташована біля вічок маткових труб або деформує порожнину матки).
- Мимовільні аборти.
- Збільшення розмірів живота (за великих розмірів новоутворень).
Діагностичний алгоритм при міомі матки складається з:
- гінекологічного огляду;
- УЗД органів малого таза;
- гістероскопії (огляд порожнини матки);
- лабораторних досліджень (загальний аналіз крові, дослідження гормонального статусу тощо);
- комп’ютерної томографії (КТ) і магнітно-резонансної томографія (МРТ) — для уточнення діагнозу, якщо УЗД виявилося неефективним.
ВЗ Чи відомі сьогодні причини виникнення міоми матки?
— Головна причина — порушення функції ендокринної системи, що супроводжуються гіперестрогенією (надлишком естрогенів) та відносною прогестероновою недостатністю. Так само, як і пухлини молочної залози або гіперплазія ендометрію, лейоміома є проявом так званого гіперпроліферативного синдрому.
Окрім гормональної чутливості клітин міоматознозного вузла до прогестерону й естрогену в механізмі розвитку важливу роль відіграють чисельні фактори росту (EGF, IGF-I), що стимулюють розростання клітин м’язової та сполучної тканини.
Серед провідних причин також слід зазначити генетичні чинники, або фактор спадковості. Ймовірність розвитку міоми матки в такому разі зростає на 80% (!). Причому від частоти виникнення цієї патології в попередніх поколіннях жінки залежить не тільки ризик захворювання, а і його перебіг.
Фактори ризику:
- стрес (особливо перманентний);
- надлишкова маса тіла, ожиріння;
- цукровий діабет;
- інфекційні захворювання;
- ранні репродуктивні втрати.
На сьогодні доведено безпосередній зв’язок між виникненням доброякісних пухлин матки та порушеннями в гіпоталамо-гіпофізарній системі жінки.
ВЗ Лейоміома може перетворитися на злоякісну пухлину?
— Лейоміома матки належить до доброякісних пухлин, і таке переродження малоймовірне, але під впливом низки чинників — можливе. Злоякісний процес може розвинутися, наприклад, якщо:
- фіброміома наявна тривалий період;
- у жінки виражені гормональні порушення,
- в анамнезі в жінки — велика кількість оперативних втручань/гінекологічних маніпуляцій на матці тощо.
Раніше вважали, що такі обставини можуть призвести до розвитку лейосаркоми. Саме цим був обумовлений радикальний підхід до вирішення проблеми ще 20-30 років тому, коли з метою онкопрофілактики дуже широко застосовували гістеректомію.
Сучасна гінекологія завдяки більшим можливостям діагностики та лікування — це передусім органозберігаючі, малоінвазивні втручання. Також широко застосовують медикаментозні методи. Проривом заслужено вважають використання внутрішньоматкової системи (ВМС) «Мірена».
Лікування міоми матки
Сучасні методи лікування міоми матки:
- хірургічні (переважно із застосуванням ендоскопічних методик — лапароскопія та гістероскопія);
- емболізація маткових артерій;
- медикаментозна терапія.
ВЗ Лікування міоми завжди — в компетенції лікаря-гінеколога, а яка роль сімейного лікаря у цьому процесі?
— Звісно, лікар-гінеколог несе основну відповідальність, адже йдеться про тривале спостереження, незалежно від призначеного лікування. Важлива роль скринінгових обстежень у так званих органах-мішенях репродуктивної системи жінки, які необхідно проводити в різні вікові періоди. Адже наявність міоми може вказувати й на можливу появу доброякісних новоутворень у молочних залозах. Вузлики на щитоподібній залозі, до речі, тієї самої природи.
Сімейному лікарю також належить важлива місія щодо вчасного виявлення і медичного втручання при міомі. Отримавши відомості від спеціаліста з функціональної діагностики про наявність у жінки лейоміоми, сімейний лікар має спрямувати її до гінеколога.
Зрозуміло, що результат лікування буде ефективнішим, якщо вдалося виявити фіброміому на ранніх стадіях.
ВЗ Які методи лікування застосовують сьогодні? Чим вони відрізняються для жінок репродуктивного віку, які планують народження дітей?
— Залежно від розташування вузла/вузлів, розміру новоутворення, загального стану жінки, лікар-гінеколог може запропонувати:
- регулярне динамічне спостереження;
- модифікацію способу життя: забезпечення адекватної фізичної активності, здорового харчування, нормалізація сну і маси тіла, відмова від шкідливих звичок, уникнення стресу тощо;
- консервативне лікування;
- один із методів оперативного втручання — гістероскопію, лапароскопію або лапаротомію.
Консервативне лікування можливе, якщо розмір вузла не перевищує 10-12 тижнів вагітності.
Медикаментозне лікування показане також жінкам із тяжкою екстрагенітальною патологією, яка перешкоджає проведенню хірургічного втручання.
У разі неефективності консервативного лікування ухвалюють рішення про оперативне втручання.
Для консервативного/медикаментозного лікування застосовують:
- агоністи гонадотропін-рілізінгового гормону;
- ВМС «Мірена»;
- селективні блокатори прогестеронових рецепторів.
Показаннями до хірургічного лікування є:
- швидкі темпи зростання пухлини;
- аномальні маткові кровотечі (АМК);
- субмукозний вузол або вузол на ніжці;
- порушення функції суміжних органів через розташування вузла або його великі розміри.
Оскільки можливості сучасної ультразвукової діагностики дають змогу виявляти вузли невеликих розмірів, операцій за таким показанням, як АМК, проводять дедалі менше.
ВЗ Як поводить себе лейоміома в період менопаузи?
— Зазвичай у цей період життя жінки найбільший страх — пропустити рак. Передусім рак молочної залози (він на сьогодні є найпоширенішим, зокрема в Україні).
Варто наголосити, що пухлини молочної залози та лейоміоми — це поєднана патологія, ізольовано ці два види новоутворень майже ніколи не спостерігають, через що й отримали назву «злоякісний дует».
А тому і в перименопаузі жінкам потрібно регулярно проходити мамографію, особливо, якщо в анамнезі є фіброміома.
NB! А якщо на тлі аменореї протягом року-кількох у жінки з’являються будь-які кров’янисті (навіть незначні) виділення — це сигнал про необхідність терміново звернутися до лікаря-гінеколога. У таких випадках необхідно виконати гістероскопію з подальшим гістологічним дослідженням, аби виключити аденокарциному.
Обов’язково потрібно пояснювати жінкам, що за відстутності менструацій будь-які кров’янисті виділення — грізний симптом, який потребує невідкладного обстеження.
ВЗ Лейоміома і репродукція — головна сфера ваших професійних інтересів?
— Цією проблемою наше відділення займається вже понад 35 років, тож накопичено чималий досвід. Наші пацієнтки — жінки різного віку (від 25 і старші), що не мають дітей.
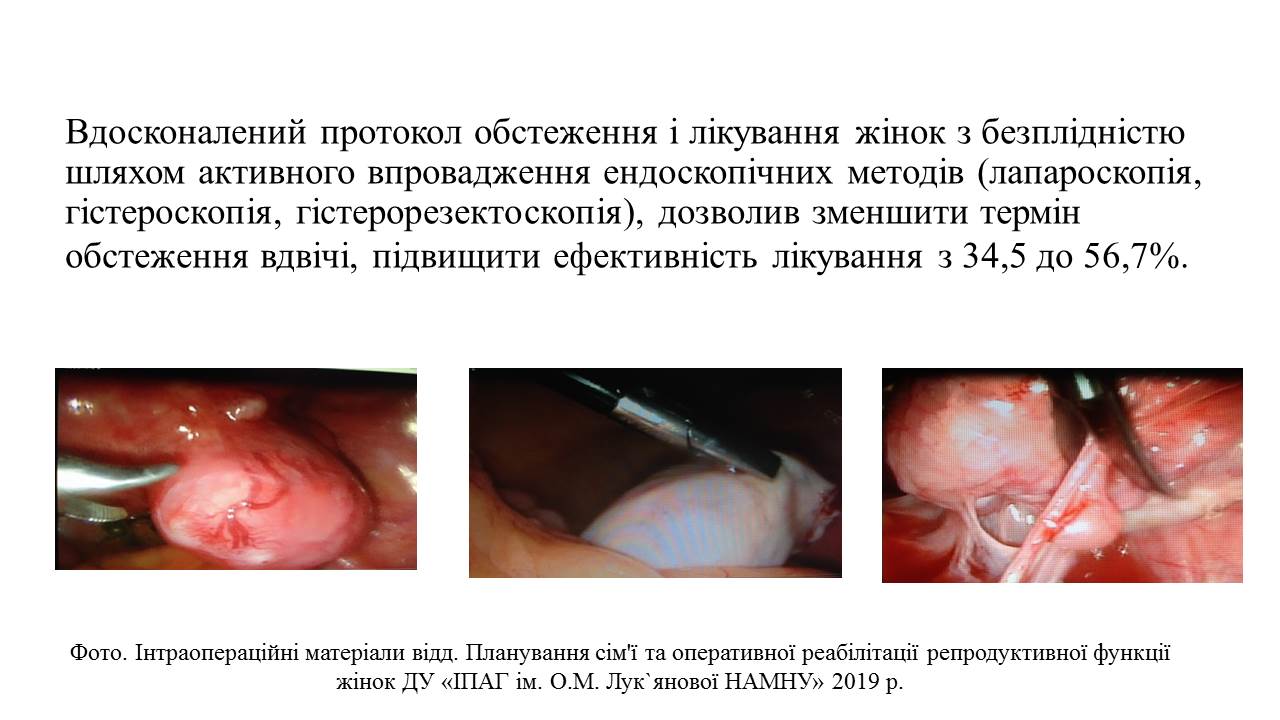
Якщо причиною дійсно є міома, для збереження репродуктивної функції жінки, ми проводимо консервативну міомектомію — органозберігаючий хірургічний метод. За такого втручання оперують не саму матку, а тільки вузли — їх вилущують, не торкаючись здорової тканини, а судини коагулюють.
Якщо вузлів багато, то видаляють ті, що найбільше деформують матку і будуть заважати виношуванню.
Така операція потребує специфічної підготовки — гормонотерапії. А через шість місяців після неї жінка може завагітніти, виносити й народити дитину. Залежно від ступеня травматизації (розтин порожнини матки, велика кількість вузлів тощо) термін до настання вагітності може становити замість шести — дванадцять місяців.
Щодо доступу, то консервативна міомектомія може бути виконана лапароскопічно. Але в жінок, які ще планують народжувати, частіше застосовують лапаротомію, яка дає змогу досконаліше ушити і сформувати матку, особливо за значних розмірів лейоміоми.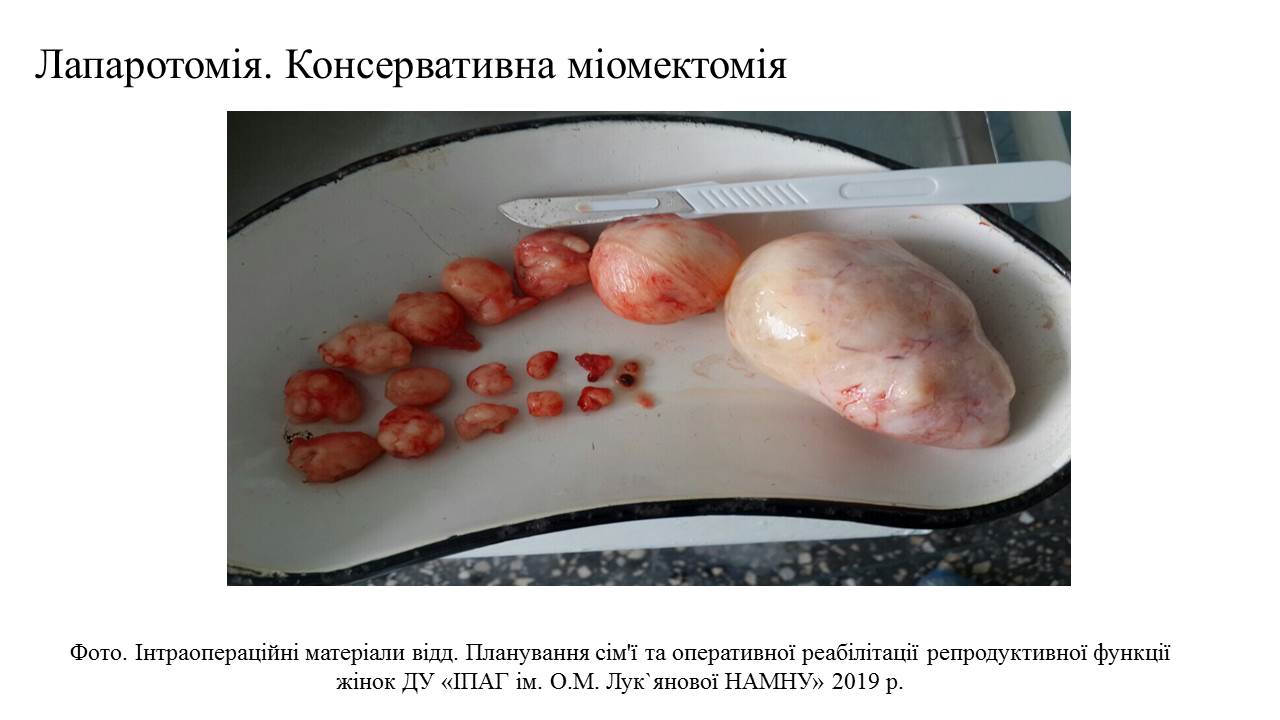 ВЗ Після консервативної міомектомії жінка може народжувати сама чи тільки за допомогою кесаревого розтину? Чи можна застосовувати ДРТ?
ВЗ Після консервативної міомектомії жінка може народжувати сама чи тільки за допомогою кесаревого розтину? Чи можна застосовувати ДРТ?
— Якщо операцію виконували гістерорезектоскопічно або лапаротомічно без розтину порожнини матки, немає жодних перешкод для пологів через природні пологові шляхи. Якщо ж довелося застосувати лапаротомію з втручанням у порожнину матки, то розродження переважно виконують за допомогою кесаревого розтину.
Якщо жінці менше ніж 35 років, вагітності можна чекати й до року після втручання, для старших жінок це не припустимо. Тому, якщо в жінки віком понад 35 років вагітність не настає протягом шести місяців після консервативної міомектомії, ми маємо направити її на екстракорпоральне запліднення (ЕКЗ) через зменшення фолікулярного резерву та ризик рецидиву лейоміоми.
Профілактика міоми матки
ВЗ Чому стаються рецидиви, що робити в цьому випадку і чи можна їх уникнути?
— Видаливши фіброміому, ми не ліквідуємо причини. Так само, як і при ендометріозі, поки є матка, яка функціонує, схильність до зростання вузлів, що утворилися раніше, або навіть виникнення нових, лишатиметься.
Прогноз щодо можливого рецидиву залежить від безлічі факторів:
- віку жінки;
- спадковості;
- кількості міоматозних вузлів;
- розміру матки;
- наявності хронічних запальних гінекологічних захворювань і деяких соматичних хвороб.
Для профілактики рецидивів сьогодні застосовують, наприклад, ВМС «Мірена», яка виділяє прогестероновий гормональний препарат.
Такі системи встановлюють терміном на 5 років із контролем раз на рік. Коли спливає термін використання ВМС, встановити нову за потреби (якщо жінка ще може завагітніти) можна одночасно з видаленням попередньої. І так — до настання глибокої менопаузи.
ВЗ Якими є можливі профілактичні заходи виникнення лейоміоми?
— Знаючи про спадкову схильність, важливо звертати уваги на скарги дівчини на рясні менструації. Якщо так триває вісім років від початку менархе, краще вжити профілактичних заходів щодо АМК за допомогою комбінованих оральних контрацептивів.
Прийом цих препаратів має свої правила, їх потрібно ретельно дотримуватись. Приміром, обов’язково проходити регулярні огляди не тільки в геніколога, а й у мамолога.
Крім того, до профілактики гіперпластичних процесів слід віднести і модифікацію способу життя, про яку ми вже говорили. Гадаю, останнє завжди буде корисним для жінки в будь-який період її життя.
Тетяна СТАСЕНКО, «ВЗ»










